ძვლის ტვინის ტრანსპლანტაცია
იგი მკურნალობის ერთ-ერთი ალტერნატიული გზაა ისეთი ონკოლოგიური დაავადებების დროს, როგორებიც არის სისხლის კიბოს სხვადასხვა ფორმა: ლეიკოზი, აპლაზიური ანემია, ლიმფომა, ლიმფოგრანულომატოზი (ჰოჯკინის ლიმფომა), მრავლობითი მიელომა, ასევე - იმუნიტეტის ძლიერი დეფიციტი, მკერდის, საკვერცხეების კიბო და სხვა.
ძვლის ტვინის ტრანსპლანტაციის შესახებ ექიმი ია ხუჯაძე გვესაუბრება.
- რას წარმოადგენს ძვლის ტვინი?
- ძვლის ტვინი ქსოვილია, რომელიც მსხვილი ძვლების (მკერდის, ქალას, ბარძაყის ძვლების, ნეკნების) ღრუებში მდებარეობს. იგი შეიცავს ღეროვან უჯრედებს, რომლებიც დასაბამს აძლევენ სისხლის კომპონენტებს: ლეიკოციტებს, რომლებიც ორგანიზმს ინფექციებისგან იცავენ, ერითროციტებს, რომლებსაც ჟანგბადი გადააქვთ და თრომბოციტებს, რომლებიც სისხლს შედედების უნარს სძენენ.
ძვლის წითელი ტვინი მთელი სხეულის მასის 1,5%-ს შეადგენს. იგი მეტად მნიშვნელოვანი ორგანოა და მთელი სიცოცხლე ნარჩუნდება ბრტყელ ძვლებში, ნეკნებში, მკერდის ძვალში, მენჯისა და ქალას ძვლებში, ხერხემლის მალებსა და ლულისებრი ძვლების ეპიფიზებში (ბოლო ნაწილებში).
- ძვლის ტვინის რა სახის გადანერგვები ტარდება?
/* (c)AdOcean 2003-2021, Advertline.https:mkurnali.ge.mkurnali zones.________ _____ */
ado.slave('adoceanadvertlinegelpmmhkfobb', {myMaster: 'gC_g7BxQlx9UWDeCK7yaEdkgIoxg2l6o6JUmNs2rvgn.i7' });
- არსებობს ორი ტიპის ტრანსპლანტაცია: ალოგენური და აუტოლოგიური. როცა დონორის ძვლის ტვინს იყენებენ,
ტრანსპლანტაცია ალოგენურია, როცა საკუთარს - აუტოლოგიური. ყველაზე ოპტიმალურ დონორად ერთკვერცხუჯრედოვანი ტყუპისცალი - სიბსი - მიიჩნევა, რომელიც გენეტიკურად ყველაზე შესაფერისია, თუმცა დონორი და რეციპიენტი HLA-ს სკალით უმეტესად 35%-ით ემთხვევიან ერთმანეთს.
აუტოლოგიური გადანერგვა ტარდება მაშინ, როდესაც ძვლის ტვინის დამაზიანებელი დაავადება რემისიის სტადიაშია და მაშინ, როდესაც ძვლის ტვინი პათოლოგიურ პროცესში ჩათრეული არ არის (მაგალითად მკერდის ან საკვერცხეების კიბოს, ლიმფოგრანულომატოზის დროს).
- როდის არის საჭირო ძვლის ტვინის გადანერგვა?
- ტრანსპლანტაცია ტარდება როგორც ძვლის ტვინის პირველადი კიბოს, ისე ნებისმიერი სხვა ლოკალიზაციის სიმსივნის დროს, როდესაც ორგანიზმისთვის აუცილებელია ქიმიოთერაპია მაღალი დოზებით და სრული დასხივება.
სიმსივნეთა მკურნალობა ითვალისწინებს ქიმიოთერაპიას, რომელიც სიმსივნურთა პარალელურად ჯანმრთელ უჯრედებსაც აზიანებს, მათ შორის - ძვლის ტვინის უჯრედებსაც, ამიტომ რამდენიმე ხნის შემდეგ ქიმიოთერაპიის გაგრძელება შეუძლებელი ხდება, არადა პაციენტისთვის მას ხშირად სასიცოცხლო მნიშვნელობა აქვს. ასეთ დროს დგება ძვლის ტვინის გადანერგვის საკითხი: დაზიანებულის მოცილება და მისი ახალი, ჯანმრთელი ქსოვილით ჩანაცვლება, - რაც მკურნალობის გაგრძელების საშუალებას იძლევა. ძვლის ტვინის გადანერგვა არ არის საწინდარი იმისა, რომ დაავადება აღარ განმეორდება, მაგრამ ოპერაცია საგრძნობლად ზრდის გამოჯანმრთელების შანსს, ახანგრძლივებს რემისიის პერიოდს და პაციენტის სიცოცხლეს.
სამწუხაროდ, გადანერგვას ცოტა თუ ექვემდებარება. არსებობს ოთხი ძირითადი კრიტერიუმი, რომელთა მიხედვითაც განსაზღვრავენ ტრანსპლანტაციის შესაძლებლობას:
1. ავთვისებიანი სიმსივნე მგრძნობიარეა ქიმიოთერაპიის ჩვეულებრივი დოზებისადმი და უკვე ჰქონდა კარგი საპასუხო რეაქცია მედიკამენტურ მკურნალობაზე;
2. არსებობს შესაფერისი დონორი ალოგენური ტრანსპლანტაციისთვის;
3. არსებობს აუტოლოგიური ტრანსპლანტაციის შესაძლებლობა ძვლის ტვინის მდგომარეობის გათვალისწინებით;
4. ადამიანის ზოგადი მდგომარეობა იძლევა ამ მანიპულაციის ჩატარების საშუალებას.
იმავე დროს, გასათვალისწინებელია ასაკი, საერთო ფიზიკური მდგომარეობა, დიაგნოზი და დაავადების სტადია. ამისთვის წინასწარ ტარდება ანალიზები და ტესტები. აუტოლოგიური ტრანსპლანტაცია რეკომენდებული არ არის 65 წელს გადაცილებული ადამიანებისთვის, ალოგენურისთვის კი ზღვარი 50 წელია.
- როგორ იღებენ დონორის ძვლის ტვინს?
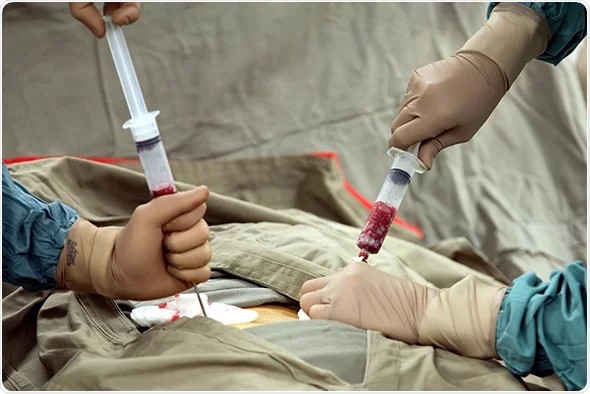
- ტრანსპლანტანტი ორივე სახის გადანერგვისას ერთნაირად მიიღება: გაუტკივარების შემდეგ სპეციალური ნემსით შედიან ბარძაყის ან თეძოს ძვლის ღრუში და ძვლის ტვინი (ცხიმოვანი სითხე) სისხლთან ერთად გამოაქვთ. საჭიროა მხოლოდ კანის რამდენჯერმე ჩხვლეტა; არავითარი ჭრილობა და ნაკერები ამ დროს არ კეთდება. ძვლის ტვინის ულუფის მოცულობა დამოკიდებულია პაციენტის ზომაზე და აღებულ ძვლის ტვინში სისხლის უჯრედების კონცენტრაციაზე. ჩვეულებრივ, 1 ლ-მდე იღებენ, რაც ჯანმრთელი ადამიანის ძვლის ტვინის 2%-ს შეადგენს. დონორის ორგანიზმი მას დაახლოებით 4 კვირაში აღიდგენს. ანესთეზიის შემდეგ დონორს შესაძლოა გაუჩნდეს დისკომფორტი ნაჩხვლეტ არეში, ტკივილი, რომელსაც ადვილად აცხრობს ტკივილგამაყუჩებელი აბები. მეორე დღეს იგი ტოვებს კლინიკას, ჩვეულ საქმიანობას კი რამდენიმე დღეში უბრუნდება.
ღეროვან უჯრედებს იღებენ ჰემოფორეზის მეთოდით, რომელიც მაშინ ტარდება, როდესაც სისხლის ნაკადში არსებული ღეროვანი უჯრედების რაოდენობა შედარებით დიდია. ამ დროს ერთი ხელის ვენიდან იღებენ სისხლს, ათავსებენ ცენტრიფუგაში ღეროვანი უჯრედების გამოსაყოფად, დანარჩენს კი მეორე ხელის ვენიდან უკანვე აბრუნებენ. მთელი პროცედურა გრძელდება 3-4 საათი და სრულიად უმტკივნეულოა.
აუტოლოგიური ტრანსპლანტაციის დროს, როდესაც დონორი თავად პაციენტია, აღებული ძვლის ტვინი იყინება საკმაოდ დაბალ ტემპერატურაზე და ასე ინახება. ტრანსპლანტაციამდე იგი იწმინდება, რათა საბოლოოდ მოსცილდეს სიმსივნური უჯრედები, რომელთა აღმოჩენა და იდენტიფიცირებაც მიკროსკოპით ხდება. რაც შეეხება ალოგენურ ტრანსპლანტაციას, ამ დროს ძვლის ტვინს აცილებენ T-ლიმფოციტებს, რათა შემცირდეს "ტრანსპლანტანტი პატრონის წინააღმდეგ" რეაქციის რისკი.
- როგორია მანიპულაციისთვის პაციენტის მოსამზადებელი რეჟიმი?
- თავდაპირველად მას უტარდება ქიმიო- და სხივური თერაპია, რომელიც შლის მის ძვლის ტვინსა და სიმსივნურ უჯრედებს და ათავისუფლებს ადგილს ახალი ძვლის ტვინისთვის. ქიმიო- და სხივური თერაპიის დოზები დაავადებაზეა დამოკიდებული. ამავე ეტაპზე პაციენტს კისრის მსხვილ ვენაში უდგამენ კათეტერს ორგანიზმში საჭირო მედიკამენტებისა და სისხლის პროდუქტების შესაყვანად, რათა თავიდან ააცილონ მრავლობითი ჩხვლეტა და მასთან დაკავშირებული დისკომფორტი. ვინაიდან ქიმიო- და სხივური თერაპიის დოზები საკმაოდ მაღალია, პაციენტები უჩივიან სისუსტეს, ღებინების შეგრძნებას და გაღიზიანებადობას. ამგვარი შეგრძნებების მინიმალიზაციისთვის მათ სპეციალური მედიკამენტური თერაპია უტარდებათ.